Nozokomia pulminflamo estas la plej ofta kaj grava nozokomia infekto, el kiu ventolil-rilata pulminflamo (VAP) konsistigas 40%. VAP kaŭzita de rezistemaj patogenoj estas ankoraŭ malfacila klinika problemo. Dum jaroj, gvidlinioj rekomendis gamon da intervenoj (kiel celita sedado, kaplevado) por preventi VAP, sed VAP okazas ĉe ĝis 40% de pacientoj kun traĥea intubado, rezultante en pli longaj hospitalaj restadoj, pliigitan uzon de antibiotikoj kaj morto. Homoj ĉiam serĉas pli efikajn preventajn rimedojn.
Ventililo-rilata pulminflamo (VAP) estas nova apero de pulminflamo, kiu disvolviĝas 48 horojn post traĥea intubado kaj estas la plej ofta kaj mortiga nozokomia infekto en la intenskuracejo (ICU). La Gvidlinioj de la Usona Societo pri Infektaj Malsanoj de 2016 distingis VAP de la difino de hospital-akirita pulminflamo (HAP) (HAP nur rilatas al pulminflamo, kiu okazas post enhospitaligo sen traĥea tubo kaj ne rilatas al mekanika ventolado; VAP estas pulminflamo post traĥea intubado kaj mekanika ventolado), kaj la Eŭropa Societo kaj Ĉinio kredas, ke VAP estas ankoraŭ speciala tipo de HAP [1-3].
Ĉe pacientoj ricevantaj mekanikan ventoladon, la incidenco de VAP varias de 9% ĝis 27%, la mortoprocento estas taksita je 13%, kaj ĝi povas konduki al pliigita sistema antibiotika uzo, plilongigita mekanika ventolado, plilongigita restado en intenskuraceja unuo, kaj pliigitaj kostoj [4-6]. HAP/VAP ĉe ne-imunodifektaj pacientoj kutime estas kaŭzita de bakteria infekto, kaj la distribuo de komunaj patogenoj kaj iliaj rezistaj karakterizaĵoj varias laŭ regiono, hospitala klaso, pacienta populacio kaj antibiotika eksponiĝo, kaj ŝanĝiĝas laŭlonge de la tempo. Pseudomonas aeruginosa dominis VAP-rilatajn patogenojn en Eŭropo kaj Ameriko, dum pli da Acinetobacter baumannii estis izolitaj en terciaraj hospitaloj en Ĉinio. Triono ĝis duono de ĉiuj VAP-rilataj mortoj estas rekte kaŭzitaj de la infekto, kun la mortoprocento de kazoj kaŭzitaj de Pseudomonas aeruginosa kaj acinetobacter estanta pli alta [7,8].
Pro la forta diverseco de VAP (ventilaciaj akuzoj de ventriklo), la diagnoza specifeco de ĝiaj klinikaj manifestiĝoj, bildigaj kaj laboratoriaj testoj estas malalta, kaj la gamo de diferenciga diagnozo estas vasta, kio malfaciligas ĝustatempan diagnozon de VAP. Samtempe, bakteria rezisto prezentas gravan defion al la traktado de VAP. Oni taksas, ke la risko disvolvi VAP estas 3%/tage dum la unuaj 5 tagoj de uzo de mekanika ventolado, 2%/tage inter 5 kaj 10 tagoj, kaj 1%/tage por la resto de la tempo. La pinta incidenco ĝenerale okazas post 7 tagoj da ventolado, do ekzistas periodo en kiu infekto povas esti preventata frue [9,10]. Multaj studoj rigardis la preventadon de VAP, sed malgraŭ jardekoj da esplorado kaj provoj preventi VAP (kiel ekzemple evitado de intubacio, preventado de re-intubacio, redukto de sedado, levado de la kapo de la lito je 30° ĝis 45°, kaj buŝa higieno), la incidenco ŝajne ne malpliiĝis kaj la asociita medicina ŝarĝo restas tre alta.
Inhalaj antibiotikoj estas uzataj por trakti kronikajn aervojajn infektojn ekde la 1940-aj jaroj. Ĉar ili povas maksimumigi la liveradon de medikamentoj al la cela loko de infekto (t.e., la aervojo) kaj redukti sistemajn kromefikojn, ili montris bonan aplikan valoron en diversaj malsanoj. Inhalaj antibiotikoj nun estas aprobitaj de la Usona Administracio pri Nutraĵoj kaj Medikamentoj (FDA) kaj la Eŭropa Agentejo pri Medikamentoj (EMA) por uzo en mukoviskozeco. Inhalaj antibiotikoj povas signife redukti la bakterian ŝarĝon kaj oftecon de plimalboniĝoj en bronkektazio sen pliigi la ĝeneralajn malfavorajn okazaĵojn, kaj nunaj gvidlinioj agnoskis ilin kiel unuarangan kuracadon por pacientoj kun pseudomonas aeruginosa infekto kaj oftaj plimalboniĝoj; Inhalaj antibiotikoj dum la perioperacia periodo de pulmtransplantado ankaŭ povas esti uzataj kiel adjuvantaj aŭ profilaktaj medikamentoj [11,12]. Sed en la usonaj VAP-gvidlinioj de 2016, fakuloj malhavis fidon je la efikeco de adjuvantaj inhalaj antibiotikoj pro la manko de grandaj hazardigitaj kontrolitaj provoj. La Fazo 3-a studo (INHALE) publikigita en 2020 ankaŭ ne sukcesis atingi pozitivajn rezultojn (inhalado de amikacino helpate de intravejnaj antibiotikoj por Gram-negativa bakteria infekto kaŭzita de VAP-pacientoj, duoble-blinda, randomigita, placebo-kontrolita, fazo 3-a efikeca studo, entute 807 pacientoj, sistema medikamento + helpate de inhalado de amikacino dum 10 tagoj).
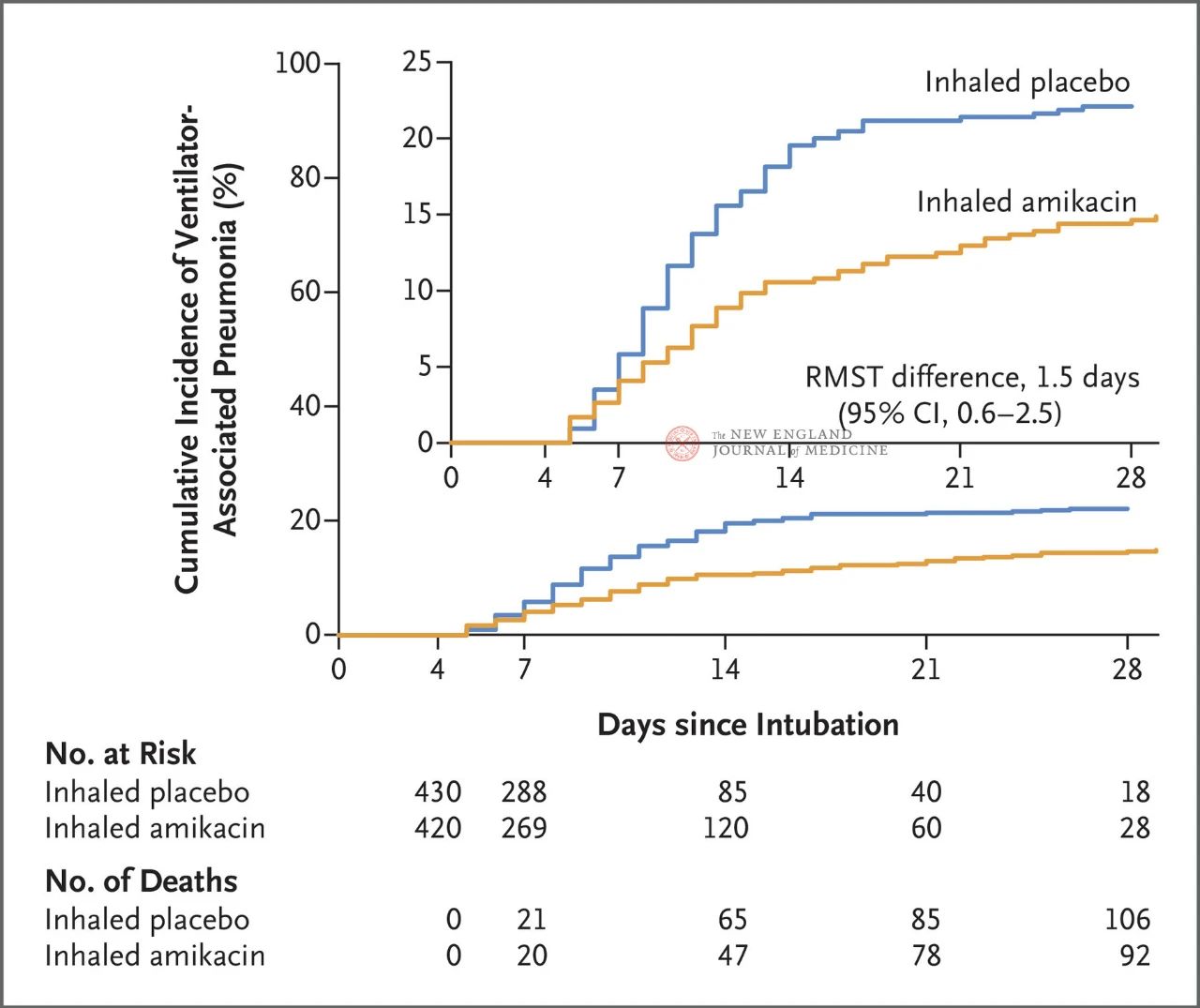
En ĉi tiu kunteksto, teamo gvidata de esploristoj de la Regiona Universitata Hospitala Centro de Tours (CHRU) en Francio adoptis malsaman esplorstrategion kaj faris esploristo-iniciatitan, multcentran, duoble-blindan, randomigitan kontrolitan efikecan teston (AMIKINHAL). Inhalata amikacino aŭ placebo por preventado de VAP estis komparitaj en 19 urinkusaj klinikoj en Francio [13].
Entute 847 plenkreskaj pacientoj kun invasiva mekanika ventolado inter 72 kaj 96 horoj estis hazarde asignitaj 1:1 al enspiro de amikacino (N = 417,20 mg/kg ideala korpopezo, kvarontaga tago) aŭ enspiro de placebo (N = 430, 0.9%-a natria klorida ekvivalento) dum 3 tagoj. La ĉefa finpunkto estis la unua epizodo de VAP de la komenco de la hazarda asigno ĝis la 28-a tago.
La rezultoj de la studo montris, ke post 28 tagoj, 62 pacientoj (15%) en la amikacina grupo evoluigis VAP kaj 95 pacientoj (22%) en la placebogrupo evoluigis VAP (la limigita averaĝa diferenco en supervivo por VAP estis 1,5 tagoj; 95%-konfidenca intervalo, 0,6~2,5; P=0,004).
Rilate al sekureco, sep pacientoj (1.7%) en la amikacina grupo kaj kvar pacientoj (0.9%) en la placebogrupo spertis gravajn malfavorajn okazaĵojn rilatajn al la studo. Inter tiuj, kiuj ne havis akutan renan difekton dum la hazardigo, 11 pacientoj (4%) en la amikacina grupo kaj 24 pacientoj (8%) en la placebogrupo havis akutan renan difekton je la 28-a tago (HR, 0.47; 95% CI, 0.23~0.96).
La klinika testo havis tri kulminaĵojn. Unue, rilate al la studdezajno, la testo AMIKINHAL baziĝas sur la testo IASIS (hazarda, duoble blinda, placebo-kontrolita, paralela fazo 2 testo implikanta 143 pacientojn). Por taksi la sekurecon kaj efikecon de amikacino-fosfomicino-inhala sistema traktado de gram-negativa bakteria infekto kaŭzita de VAP) kaj la testo INHALE, finiĝante kun negativaj rezultoj, lernitaj lecionoj, kiuj fokusiĝas al la preventado de VAP, kaj atingis relative bonajn rezultojn. Pro la karakterizaĵoj de alta morteco kaj longa hospitala restado ĉe pacientoj kun mekanika ventolado kaj VAP, se amikacino-inhalado povas atingi signife malsamajn rezultojn en reduktado de morto kaj hospitala restado ĉe ĉi tiuj pacientoj, ĝi estos pli valora por klinika praktiko. Tamen, konsiderante la diversecon de malfrua traktado kaj prizorgo en ĉiu paciento kaj ĉiu centro, ekzistas kelkaj konfuzigaj faktoroj, kiuj povas influi la studon, do povas ankaŭ esti malfacile akiri pozitivan rezulton atribueblan al inhalitaj antibiotikoj. Tial, sukcesa klinika studo postulas ne nur bonegan studdezajnon, sed ankaŭ la elekton de taŭgaj primaraj finpunktoj.
Due, kvankam aminoglikozidaj antibiotikoj ne estas rekomenditaj kiel ununura medikamento en diversaj gvidlinioj pri VAP, aminoglikozidaj antibiotikoj povas kovri oftajn patogenojn ĉe VAP-pacientoj (inkluzive de pseudomonas aeruginosa, acinetobacter, ktp.), kaj pro ilia limigita sorbado en pulmaj epiteliaj ĉeloj, alta koncentriĝo ĉe la infekta loko, kaj malalta sistema tokseco. Aminoglikozidaj antibiotikoj estas vaste preferataj inter inhalitaj antibiotikoj. Ĉi tiu artikolo kongruas kun la ampleksa takso de la efikograndeco de intratraĥea administrado de gentamicino en malgrandaj specimenoj publikigita antaŭe, kiu kune montras la efikon de inhalitaj aminoglikozidaj antibiotikoj en la preventado de VAP. Ankaŭ notindas, ke la plej multaj el la placebo-kontroloj elektitaj en la provoj rilataj al inhalitaj antibiotikoj estas normalaj salakvaj substancoj. Tamen, konsiderante ke atomigita inhalado de normala salakva substanco mem povas ludi certan rolon en diluado de ekspektoraĵo kaj helpado al mukozo, normala salakva substanco povas kaŭzi certan interferon en la analizo de la studrezultoj, kio devus esti amplekse konsiderata en la studo.
Krome, loka adapto de HAP/VAP-medikamentoj estas grava, same kiel antibiotika profilakso. Samtempe, sendepende de la daŭro de la intubacio, la ekologio de la loka intenskuracejo estas la plej grava riskfaktoro por infekto per plurmedikament-rezistaj bakterioj. Tial, la empiria traktado devus kiel eble plej multe rilati al la mikrobiologiaj datumoj de lokaj hospitaloj, kaj ne povas blinde rilati al la gvidlinioj aŭ la sperto de terciaraj hospitaloj. Samtempe, grave malsanaj pacientoj, kiuj bezonas mekanikan ventoladon, ofte estas kombinitaj kun plursistemaj malsanoj, kaj sub la kombinita ago de pluraj faktoroj, kiel stresa stato, povas ankaŭ okazi fenomeno de intestaj mikroboj interparolante kun la pulmoj. La alta diverseco de malsanoj kaŭzitaj de interna kaj ekstera supermeto ankaŭ determinas, ke la grandskala klinika antaŭenigo de ĉiu nova interveno estas longa vojo antaŭ si.
Afiŝtempo: Dec-02-2023